2014 胃切除术后消化道重建技术专家共识
时间:2014-05-09 23:43 来源:www.jswenheqi.com 作者:吻合器专家-邵 点击:次
一、胃肠重建的基本原则:
(1)吻合的安全性是第一位的(吻合部位的血运佳、张力低、尽量少的吻合口数量);(2)具有食物贮存、排出的功能并且有防止反流性胃、食管炎的功能,尽量利用生理路径;(3)尽量保证术后内镜检查的可行性(包括残胃、胆道、胰的检查)。
首先要合理选择吻合方法,把握吻合对象的构造、组织功能(如食管、低位直肠缺少浆膜且外膜脆弱等);把握异常情况下如营养不良、高龄、糖尿病、肠梗阻、黄疸、激素、癌性腹膜炎、炎性水肿时胃肠道的变化特点,选择安全的、合理的吻合方式。技术操作中应把握使用器械、材料的特性及其对组织的影响、医源性损害(如镊子、钳子挟持力对组织的挫伤、能量的热损伤、缝合材料的物理性损伤和致组织的炎性反应)。低侵袭、微创伤的吻合技术无疑有助于胃肠道吻合部位的顺利愈合和修复。
消化道重建时,充分把握胃肠道的解剖生理学特征、吻合口组织愈合机理和影响愈合的全身及局部因素、缝合技术影响,努力提高手术技术,减少和防止吻合口漏、出血、狭窄等严重并发症,是重建手术成功的关键。
二、胃切除术后常用重建方式和吻合方法
(一) 近端胃切除后主要有食管胃吻合、间置空肠法、双通道法等,临床上以食管胃吻合为主。
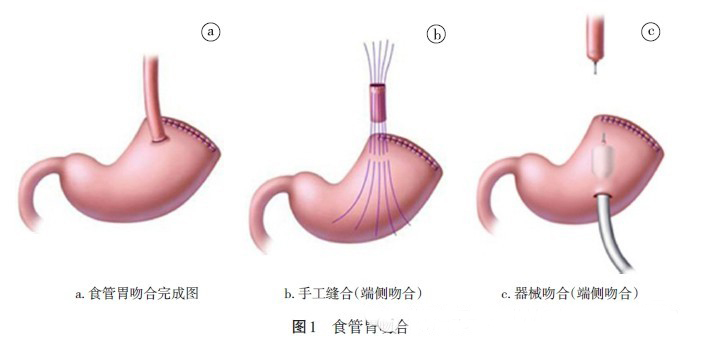
1、近端胃切除:近端胃大部切除主要是针对胃上部的早期癌。近端胃切除后比较常用的重建方法有两种:食管胃吻合法和间置空肠法。而食管胃吻合法作为经典的消化道重建方式,因安全、简便易行而一直沿用至今。迄今为止,并没有高级别循证医学证据证明近端胃切除术后消化道重建的最佳方式。近期,来自日本的调查研究显示,食管胃吻合术与间置空肠术相比,病人术后生活质量更高,术后并发症较少。食管胃吻合方式有端端吻合、端侧吻合。残胃吻合部位有胃断端、前壁和后壁。对于食管残胃的吻合方式,推荐应用端端吻合或端侧吻合方式。端端吻合推荐胃大弯侧断端与食管吻合,其优势是可以保留大弯血管,局部血运良好,无张力;端侧吻合推荐食管与胃前壁吻合,具有良好预防反流效应。
2、吻合技术要点(1)充分游离食管下段,注意保留迷走神经,关键是找到膈食管筋膜和食管筋膜。切开食管胃结合部的腹膜即可观察到呈白线样的膈食管筋膜腹侧缘。沿食管分离至此处,由于膈食管筋膜与食管间非常疏松,游离食管一般不难,也不会出血。对于迷走神经前干,需要将前干和肝支标记出来,切断胃支,保留肝支。寻找迷走神经后干时,将膈食管筋膜完整从背侧剥离。迷走神经后干在膈食管筋膜和食管筋膜之间走行。将胃推向病人左侧,展开食管筋膜,即可看到迷走神经后干。(2)胃切除范围的确定。应在病变远侧的2~5 cm 以上切断胃小弯侧,在胃短血管和胃网膜左血管之间切断胃大弯侧。(3)食管切除范围。一般切除距离贲门2~3 cm 左右食管。但是,也要根据肿瘤位置来具体决定,保证肿瘤的根治性切除。(4)手工缝合的技术要点。推荐食管胃吻合口设置在胃前壁小弯侧(见图1a)。食管断端1 cm 处,后壁与预定胃吻合口部胃壁之间3-0 吸收线缝5~6 针,浆肌层Lembert缝合,其后吻合口后壁全层、5 mm 间隔、3-0 吸收线、单纯间断Albert 缝合。前壁同样全层Albert 缝合,其后浆肌层Lembert 缝合(见图1b)。缝线一般选择可吸收缝线(型号为3-0 或4-0),因为丝线吻合异物反应发生率高,易在吻合口形成溃疡、水肿和出血[3]。(5)机械吻合的技术要点:①食管断端置入吻合器钉砧头(25 mm),荷包线固定;②残胃前壁切开置入吻合器,吻合器的尖端在残胃小弯侧内2 cm,断端2 cm 处贯穿与食管钉砧头连接,推荐食管残胃前壁吻合(见图1c)。③关闭吻合器的残胃前壁切口;④加固食管胃吻合口浆肌层。
3、吻合的陷阱与对策(1)选择吻合器大小要合适。有研究显示,食管与胃肠吻合时使用25 mm 的吻合器能降低术后并发症的发生率。但这不是绝对的,术者一定要根据食管内径大小决定吻合器型号。(2)食管无浆膜且肌层纵行,运针应对食管轴斜缝,全层缝合要保证黏膜及黏膜下层缝全,结扎时力度适中,防止割裂。如果吻合口张力较大,可进行减张缝合,即将食管壁与吻合部周围的胃壁浆肌层缝合。浆肌层应加固缝合,减少张力和出血。(3)防止反流的技术处理,His 角和假穹窿的成形;保留膈肌食管韧带;膈肌脚的固定;保留迷走神经,不做幽门成形。(4)防止胃管被缝扎。在切断食管前,应将胃管退回至食管近端,待吻合结束后,再将胃管伸入,放置吻合口下方10~15 cm 处。
(二)全胃切除后的重建方式有Roux-en-Y 法、间置空肠法、双通道法等,Roux-en-Y 吻合是临床上最广为应用的吻合方式。
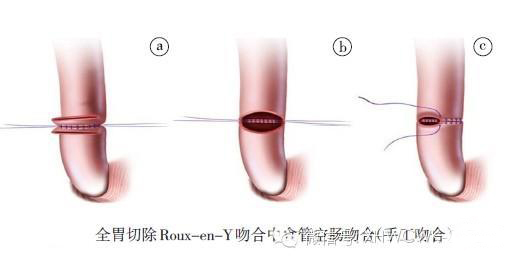
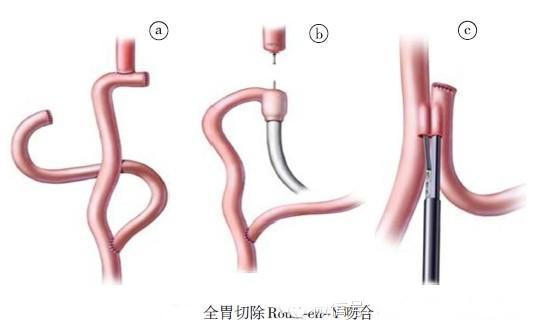
1、全胃切除后重建的基本要求是简便、安全、保证具有良好的功能与生活质量。重建时,应充分注意肠液的食管反流,吻合口安全性的保证(无张力、吻合口少、胰瘘时对吻合口影响小、贮存食物、排空好、尽可能的保留食物通路)。重建方式主要有Roux-en-Y 吻合法、空肠间置法和双通道法等。其分类以食物通过十二指肠与否可分成十二指肠残端关闭、不通过食物的Roux-en-Y 吻合法和通过十二指肠的空肠间置法以及两者兼顾的双通道法。代表性方式为Roux-en-Y 吻合法,Roux-en-Y 吻合法在全胃切除后重建的比例约占70%~80%,其主要原因是吻合口少、简便、吻合口漏风险低,反流性食管炎少,病人摄食良好、生活质量佳。对于全胃切除术后消化道重建术式的选择,有一些循证医学证据值得借鉴:(1)重建“贮袋”可以改善病人术后营养状态,更好地维持体重,提高生活质量。(2)使用吻合器行消化道重建可以降低手术并发症发生率,节省手术时间;尤其对于胃食管结合部肿瘤,使用吻合器可以避免胸腹联合手术,降低了手术创伤的程度和手术风险。(3)对病期晚、预后差的进展期胃癌病人,尤其对施行姑息性全胃切除术的病人,应选择最简单的Roux-en-Y 吻合为妥,不附加构建贮袋。因为空肠贮袋术后至少要经过一段时间的适应期方始能反映出贮袋的优势。基于目前的循证医学证据,我们建议:对于全胃切除术后病人,首选Roux-en-Y 吻合,推荐距Treitz 韧带15~20 cm 处横断空肠,远端空肠与食管行端侧吻合;距食管空肠吻合口约40~50 cm 处行空肠端侧吻合。
2、Roux-en-Y 吻合技术要点(1)食管断端处置。食管周围游离后,预定切割线上,安置荷包缝合钳,胃侧直角钳封闭,离断食管,食管断端Babcock 钳把持,置入钉砧头(25 mm),结扎、固定。(2)空肠系膜离断的位置。距Treitz 韧带20 cm 左右位确认动脉弓,离断空肠动脉,保证足够长度的系膜及肠管。上举路径:结肠后时则将横结肠系膜中结肠动脉右侧开孔通过,结肠前则直接上提。(3)食管空肠吻合。①手工吻合:双直角肠钳固定食管与空肠,后壁肌层与浆肌层缝合,后壁全层缝合,前壁全层缝合,浆肌层缝合。②机械吻合:由空肠断端置入吻合器本体,距此6 cm 处空肠缘机身穿孔器贯穿,与钉砧连接,空肠适度紧张,良好吻合面吻合(空肠过紧牵拉可导致狭窄,过松空肠卷入可导致漏、梗阻),空肠残端约3 cm 处用直线形切割吻合器闭合切割。盲端2~3 cm 左右(过长易导致食物潴留、反流)。(4)空肠空肠吻合:距食管空肠吻合40~50 cm 处空肠空肠端侧手工吻合或侧侧机械吻合。
3、吻合的陷阱与对策(1)机械吻合食管空肠时应注意勿将空肠系膜侧的肠壁夹入,否则会导致吻合口不完整(吻合口漏)或梗阻;此外,在吻合时应注意对系膜侧肠壁牵拉力量切忌过大,否则会造成吻合后紧张的肠壁收缩,导致吻合口狭窄。在使用吻合器后,建议采用食管空肠的端侧吻合,可以减少发生术后并发症。(2)食管空肠吻合后不宜保留过多空肠残端。若残端过长会导致食物残留。食管空肠端端吻合术后吻合口漏发生率高达16%,病死率50%。因此,尽量不要行食管空肠端端吻合。(3)术后食管空肠吻合口附近应常规放置引流,一方面可以观察引流液,早期发现吻合口漏;另一方面,可以将腹腔渗出引出,避免渗出液积聚,一旦继发感染,腐蚀吻合口,造成吻合口漏。
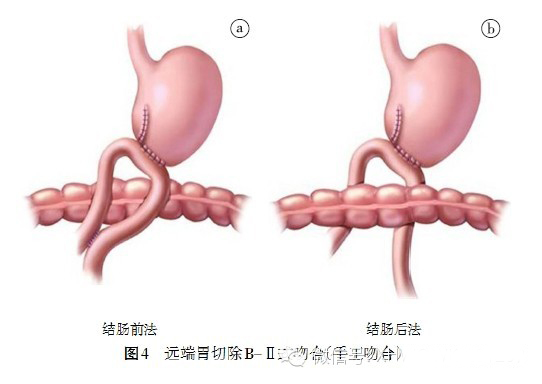
(三)远端胃切除:吻合法主要有B-Ⅰ式(Billroth,1881)、B-Ⅱ式(Billroth,1885)、Roux-en-Y(Roux,1893)。可以达成共识为:(1)远端胃癌根治术后行Roux-en-Y 吻合的远期效果优于传统B-Ⅰ式和B-Ⅱ式吻合。(2)对于合并糖尿病的病人,行远端胃大部切除后,建议行B- Ⅱ式或Roux-en-Y 吻合,有利于糖尿病的控制。(3)推荐使用吻合器进行消化道重建,其优点在于降低手术并发症发生率,节省手术时间,利于病人恢复。
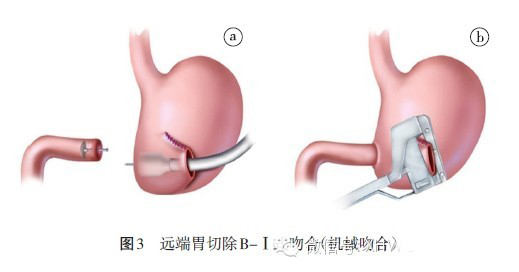
1、B-Ⅰ式吻合
吻合的陷阱与对策:(1)B-Ⅰ式吻合时,应注意吻合口张力大小。若吻合口张力较大,则术后吻合口漏发生率显著增加。所以,应充分切开十二指肠外侧腹膜,同时将十二指肠球部和胰头之间游离至胃十二指肠动脉右侧。采用胃十二指肠端端吻合,这样形成的吻合口张力小。(2)胃十二指肠吻合口轴线与胃小弯轴线夹角过小或过大时,有时成为功能性吻合口狭窄的原因。有学者建议采用较大口径圆形吻合器,可减少术后吻合口狭窄、水肿和胃排空延迟发生。(3)残胃切断缝合线和残胃十二指肠吻合线交叉部位称之为“危险三角”或“叹息角”,是吻合口漏的好发部位,术中的加固缝合是需要的。可以在此处行荷包缝合,也可以在该处吻合时,将缝线穿过胃前壁、后壁和十二指肠3 点,以加强此处薄弱区。(4)残胃十二指肠应在大弯侧吻合,尤其是机械吻合,防止大弯侧囊袋状的扩张影响胃的排空。另外,扭曲的吻合也是胃排空障碍的原因。(5)机械吻合多次应用时应关注血供,防止吻合口缺血。
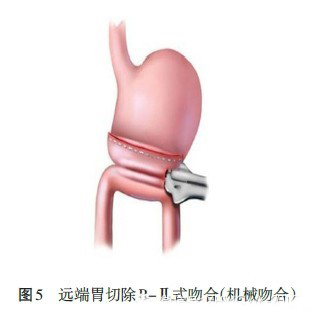
2、B-Ⅱ式吻合
我们建议采用吻合器进行结肠前的胃后壁空肠吻合,同时加做Braun 吻合。本术式优点是能切除足够大小的胃而不必担心吻合口张力过大问题;但缺点是胃空肠吻合改变了正常解剖生理关系,术后发生胃肠道功能性并发症较多,例如胆汁、胰液反流至残胃引起的碱性反流性胃炎等。
B-Ⅱ式吻合技术要点:
推荐常规间断缝合加固或荷包包埋十二指肠残端,以减少十二指肠残端漏的发生。B-Ⅱ式通常有结肠前和结肠后的胃空肠吻合方式。吻合方式均采用近端空肠对残胃大弯侧顺蠕动吻合,吻合口水平位置吻合。机械吻合,胃用闭合缝合器切除之后,距断端2 cm 残胃后壁与空肠吻合,残胃与空肠各做小孔,插入切割吻合器击发闭合,手工缝合关闭小孔(图5)Braun 吻合是防止输入袢综合征发生和十二指肠液的胃反流的手术操作。输入、输出袢之间空肠侧侧吻合。
吻合的陷阱与对策:
(1)结肠前吻合加做Braun 吻合是必要的,我们建议行胃肠吻合时输入袢对大弯侧,Braun 吻合两臂的近端空肠、远端空肠距胃肠吻合口分别约15 cm 和25 cm 为佳,可以起到良好的抗反流作用。(2)关闭横结肠系膜裂孔和间隙能防止内疝形成。(3)吻合口过大易发生倾倒综合征,吻合口长径是小肠径的1.5~2.0 倍为宜。(4)对于机械吻合,在关闭共同开口前,一定要仔细检查吻合口有无活动性出血,必要时可予缝扎止血。手工吻合在完成后壁时,也应仔细检查后壁有无活动性出血。此外,由于空肠为环形肌,因此,手工吻合时不宜切开过大,以免牵拉后切口过大造成吻合困难。一般空肠切开口径应略小于胃大弯侧开口。(5)胃管应放置在吻合口下方,以便早期发现术后吻合口出血。(6)考虑到空肠蠕动方向,应注意胃断端切线的方向,避免空肠输出袢开口过高,造成胃内食物潴留。
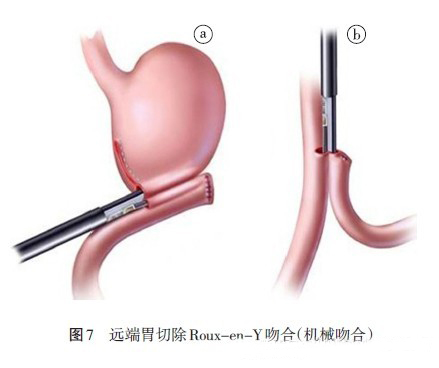
3、Roux-en-Y 吻合
此术式是在远端胃切除后,距Treitz 韧带15~20 cm 处横断空肠,远端空肠与残胃行对端或端侧吻合;距胃肠吻合口约40~50 cm 行空肠端侧或侧侧吻合术。此术式优点在于发生吻合口漏的概率较低;此外,该术式能降低反流性食管炎的发生率,病人术后生活质量得以保证。
Roux-en-Y 吻合技术要点:(1)空肠袢的制作:确定空肠袢的离断位置,距Treitz 韧带15~20 cm 处为离断部位,确定离断空肠系膜血管位置及保留血管弓,以便于远侧空肠上提能满足胃空肠吻合,同时保证吻合部血运。(2)胃空肠吻合:胃小弯部分闭锁,胃吻合口长3~5 cm,胃空肠吻合有结肠前与结肠后两种情况可选择。胃与空肠采用近端对大弯侧吻合,手工吻合,后壁Albert-Lembert缝合,前壁Gambee 缝合(图6)。机械吻合可采用与B-Ⅱ式同样处理方法,也可以残胃大弯侧与空肠侧侧吻合(见图7a)。(3)空肠空肠吻合:距胃空肠吻合口40~50 cm 空肠与空肠吻合。手工吻合采用后壁浆肌层连续缝合和全层连续缝合,前壁Gambee缝合(图6)。机械吻合采用闭合缝合器空肠侧侧吻合,其后浆肌层缝合(图7b)。(4)肠系膜的间隙关闭和固定:结肠后者横结肠系膜裂孔与胃壁缝合固定,结肠前或后者都要关闭小肠系膜(图8)。
吻合的陷阱与对策:(1)胃空肠Roux-en-Y 吻合的常见并发症是Roux 潴留综合征,文献报道Roux 袢长度>50 cm 则其发生率显著增加。因此,Roux 袢长度一般不宜>50 cm。但是,距离也不能过短,否则增加反流性残胃炎、食管炎发生率。Roux 潴留综合征病人临床症状主要为上腹饱胀、腹痛、恶心和呕吐,进食后症状加重。严重者可以出现营养不良和体重下降,发生率约在30%左右。其诊断首先要除外机械性的梗阻,内镜、影像学及胃肠动力检查在诊断中具有重要价值。内科治疗有效。(2)胃空肠吻合采用端端吻合的优势在于胃和空肠排出通道基本在一条直线上,可以降低胃内食物潴留发生率。若采用胃空肠端侧吻合,可以在空肠残端与胃小弯侧之间,间断缝合2~3针,以保证胃和空肠排出在同一直线上。(3)空肠离断部位血管的处理,既要保证吻合部肠管的血运良好,同时要保证系膜无张力。(4)关闭结肠后系膜裂孔,缝合在吻合口上方残胃上。
|