食管下段癌及贲门癌切除术,胃肠吻合器厂家提醒注意健康
时间:2015-05-20 22:31 来源:www.jswenheqi.com 作者:吻合器专家-邵 点击:次
贲门是胃癌的好发部位,由于位置较高,不宜扪诊,X线检查是一种重要手段。现将近几年来经手术病理证实的贲门癌病例分析结果报道如下。
贲门癌病理可分为溃疡型、蕈伞型、浸润型和混合型。根据贲门癌的病理基础,其X线表现主要是:胃底贲门区块影、龛影、食管下段不同形式受累及胃体小弯的改变。
1贲门癌的X线征象
1.1胃底贲门块影和变形贲门癌向腔内生长到一定程度,在胃泡对比下,可见软组织块影,胃底贲门块影可呈结节状、分叶状、半球形。癌肿沿壁内浸润或向腔外侵犯,伴有纤维增生,导致胃底变形、增厚。
1.2胃底贲门区溃疡贲门区溃疡十分常见,但溃疡大小和深浅不一。有的溃疡大而深,形似穿透性龛影。有的溃疡扁而长,充盈像仅见上下胃壁交界处小凹陷,粘膜像清楚显示扁长龛影及周围环堤。不少溃疡由于较浅,不宜显示。
1.3食管下段受累食管下段受累是常见的X线征象,也是病人产生症状而就诊的原因之一。其有以下不同表现。(1)虫蚀样环状或半环状狭窄:表现为食管下段浸润,一般内侧缘比外侧缘多见。(2)鸟嘴样或短管样狭窄:鸟嘴样狭窄形如贲门失弛缓症。短管样狭窄在狭窄上部食管扩张呈壶腹样。(3)食管下段充盈缺损:有两种表现,一种是细颗粒样增生或索条状粘膜下浸润,形如静脉曲张;另一种是较粗大的息肉样增生,甚至食管下段被充盈缺损阻塞。(4)分流和喷射现象。
1.4胃体小弯的改变表现胃壁僵硬,与正常胃壁有明显分界。
2讨论
胃底粘膜变化复杂,显示病变有一定困难。显示好胃底贲门区的粘膜非常重要,可采用双重对比造影检查,以立位或俯卧位为好。应当指出,胃贲门软组织块影并非全是病理性的,更不一定是癌瘤。心尖、肝左叶、脾脏等均可造成块影。鉴别以上情况一般不难。在正常情况下,胃的前后壁重叠,少数胃粘膜皱襞本身和瀑布型也会造成假块影,尤其在胃泡充气不良情况下。
贲门癌侵犯食管下段是常见而且是重要的征象,由于其受累形式不同,应于贲门失弛缓症、食管裂孔疝、食管下段憩室等鉴别。在确定食管下段是否受累时,要注意避免把食管下段外侧壁弧形切迹误为充盈缺损,也不要把贲门口钡剂钩状上翘误为分流现象。 Resection of Carcinoma at the Lower Part of Esophagus and at Cardia of Stomach [适应证] 1.为0期、Ⅰ期、Ⅱ期的食管胸中段或胸上段癌,胸下段癌可放宽至Ⅲ期;较局限的贲门癌,全身情况良好,无手术禁忌者。 2.食管癌放疗后复发、病变范围不大、无远处转移、全身情况良好者。 3.食管高度梗阻、未发现远处转移、全身情况允许者,应积极争取手术探查。无法切除者,可行转流术,再辅以放疗、化疗及免疫治疗。 [术前准备] 1.食管高度梗阻者,术前3天冲洗食管。 2.入院后即口服食管消炎药。 3.加强营养,纠正水、电解质紊乱。 4.结肠移植者则按结肠癌准备。 [麻醉] 气管内插管全麻。 [体位] 右侧卧位。 [手术步骤] 1.切口:左胸后外侧第7肋间或肋床切口。
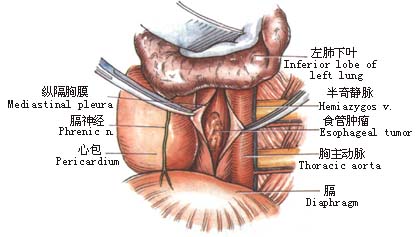
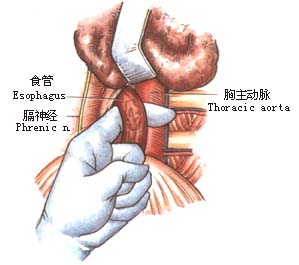
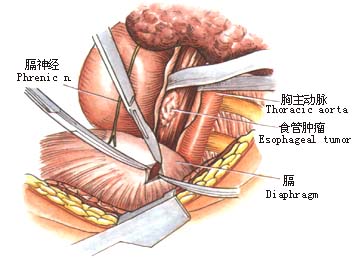
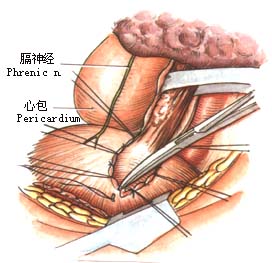
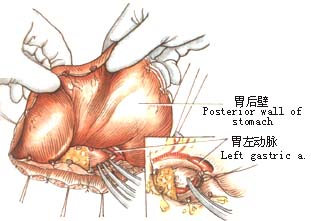
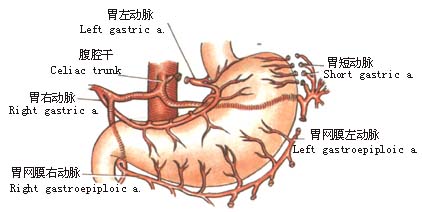
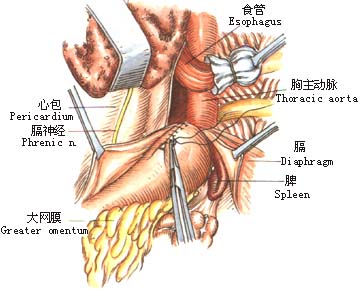
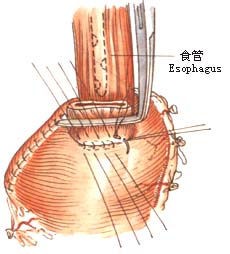
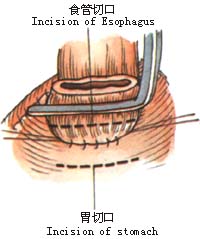
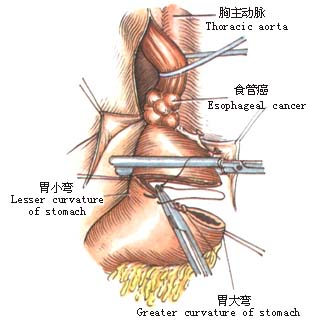
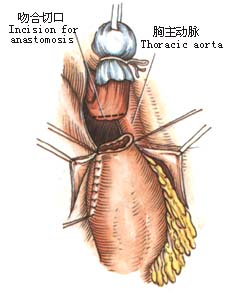
2.左肺下叶向前上方牵开,于心包和胸主动脉之间纵行剪开纵隔胸膜(图1)。 6.探查腹腔脏器有无转移,特别注意肝、脾及胃左动脉周围淋巴结有无转移。
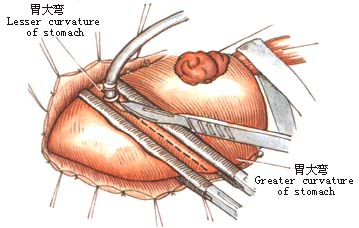
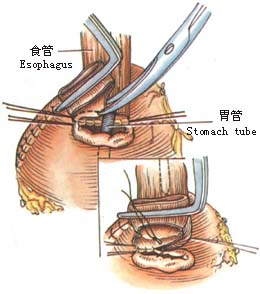
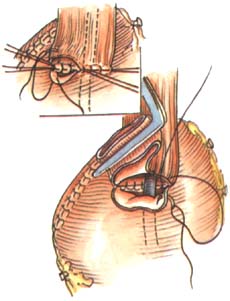
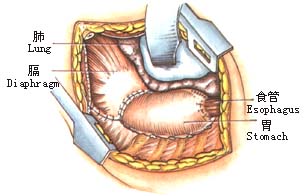
7.打开胃结肠韧带,逐一钳夹、切断、结扎胃网膜左动脉及胃短动脉(图6)。 8.冲洗胸腔,安置闭式引流管,放置抗生素,缝合切口。 [术后处理] 1.持续胃肠减压,待肠蠕动恢复后拔除胃管,进少量流质。逐日增加至全量。 2.静脉中补充水及电解质,加强营养支持。 (责任编辑:wenheqi) |